【2015/03/31 追記】他の病院における生存率の例を追記しました。
東京女子医科大学 脳神経外科のホームページに掲載されているグリオーマ(神経膠腫、悪性脳腫瘍)の治療成績(生存率)が、最新のデータに更新されています。先日、同科の村垣善浩教授がわざわざご連絡くださいました。
脳腫瘍 神経膠腫(グリオーマ) | 東京女子医科大学脳神経外科【2016/06/21 リンク切れを修正しました】
一グリオーマ患者として、個人的に注目した点を抜粋してみます。
■術中MRIを核とした情報誘導手術
当院での神経膠腫(グリオーマ)治療の特徴は、情報誘導手術による最大限の脳腫瘍摘出と最小限の術後神経症状の両立、標準的な放射線化学療法に加え新規治療開発です。近年、神経膠腫に関して、より高い摘出率が予後に貢献することが当施設からの報告を含め世界中から報告され、より高い摘出率をめざす方針が標準的になってきています。これは、浸潤性を示す神経膠腫であっても手術によって可能な限り腫瘍細胞の数を減らすことにより、後療法を有利に進めることができ、予後の改善につながるという考え方からきています。
このように、グリオーマの治療においては、世界的に見ても、手術でより高い摘出率を目指すことが高い生存率につながるという考え方が標準的になってきています。その先頭に経つのが、「術中MRI」を中心とした「インテリジェント手術室」を開発した女子医大の脳神経外科です。
A.術中MRIを核とした情報誘導手術
従来の手術は外科医の経験と技術によって判断施行されていました。我々は手術の成功確率を上げるために、客観的で再現性のある情報に基づいた手術−情報誘導手術−を提唱してきました。現在、それを提供する場が東京女子医科大学インテリジェント手術室であり、腫瘍の位置情報(解剖学的情報:術中MRIとナビゲーション)、どこに重要な脳の働きをする場所があるかの情報(機能的情報:覚醒下手術や運動神経モニタリング)、摘出したものが腫瘍であるかどうかの情報(組織学的情報:術中迅速診断や5ALA)を提供しながら、手術を遂行しています。この3種類の情報を駆使して摘出する部位を決定するのが情報誘導手術で、情報誘導手術を実行する場所がインテリジェント手術室です。本システムは国際的な医学雑誌lancet oncologyで世界13施設の中に紹介されています。
このように、実際に世界のトップ13施設に数えられています。
■100%に近づく腫瘍摘出率
解剖学的情報を提供する術中MRIは、手術中にMRI検査ができる装置(術)であり、情報誘導手術の核となります。術中MRIが残った腫瘍を画像でしめすために、腫瘍の取り残しが少なく腫瘍自体を最大限に摘出することが可能になりました。結果として画像上の腫瘍の平均摘出率は90.6%(中央値96.7%)でした。

このように腫瘍の摘出率はすでにかなり100%に近づいています。
■グリオーマ グレード2の治療成績(生存率)
比較的悪性度の低いグリオーマのグレード2においては、5年生存率は95%(全症例)と、こちらも100%に近い数値になっています。これは「グレード2であれば基本的に治る」と言ってもよい治療成績なのではと思います。
■グリオーマ グレード3の治療成績(生存率)
問題は、より悪性度の高いグレード3や4の治療成績(生存率)です。まずグレード3から見てみます。
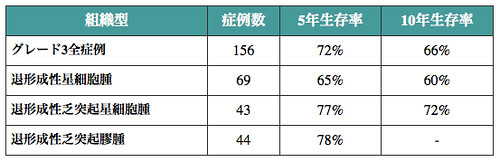
このように、グレード3の全症例での5年生存率は72%です。さらに特筆すべきは、10年生存率も66%とそれほど低下しないということです。つまり5年生きられれば、その後再発して死に至ることはあまりないということです。
そしてその5年生存率が72%ということは、「グレード3であれば治せる可能性がかなり高い」と言える治療成績かと思います。
ちなみに、僕のグリオーマのグレードは3でしたが、タイプ(組織型)で言うと「退形成性乏突起星細胞腫」です。このタイプの5年生存率は77%、10年生存率は72%です。
僕が女子医大で手術を受けたのは2011年7月4日です。もうすぐ3年と9ヶ月が経過します。節目となる5年経過まで、あと1年と3ヶ月少し。これまでもあっという間でしたが、これからもきっとあっという間に過ぎていくことでしょう。
【2015/03/31 追記】ちなみに、他の病院の例として、東京大学医科学研究所附属病院 脳腫瘍外科のサイトに掲載されていたグリオーマ グレード3の5年生存率を転載します。女子医大での生存率がいかに群を抜いているかが分かるのではと思います。
・退形成性星細胞腫:5年生存率 20%(女子医大:65%)
・退形成性乏突起膠腫:5年生存率 33%(女子医大:78%)
■グリオーマ グレード4の治療成績(生存率)
以上のように、悪性脳腫瘍であるグリオーマでも、悪性度がグレード3以下であれば、女子医大で治療を受けることにより、かなり高い可能性で治癒が期待できます。
しかし、グリオーマでも、最も悪性度の高いグレード4(膠芽腫)だと、まだそこまで高い生存率は得られていないようです。
それでも、先生方の日々の努力により、グレード4の生存率も徐々に向上していることが、今回の更新で分かりました。更新前のホームページに掲載されていたグレード4の5年生存率は13%でしたが、今回の更新では以下のように記載されています。
C.東京女子医科大学成人初発膠芽腫(グレード4)手術症例治療成績
生存期間中央値:18.2ヶ月
1年生存率:71%、3年生存率:26%膠芽腫に関しては、近年いくつかの新しい治療方法が開発され、治療成績は徐々に改善しています。
*化学療法剤テモゾロミド導入後(2006年〜)
生存期間中央値21.9ヶ月、1年生存率75%、3年生存率31%
*自家腫瘍ワクチン併用 (自費診療、2004年〜)
生存期間中央値31.3ヶ月、1年生存率64%、3年生存率46%
*タラポルフィン-PDレーザーを用いた光線力学的療法併用 (2009年〜、2014年から保険適応)
生存期間中央値31.5ヶ月、1年生存率100%、3年生存率42%
このように、新しい治療方法が開発された結果、グレード4(膠芽腫)であっても、全体の3年生存率が26%となり、治療方法によっては46%(自家腫瘍ワクチン併用)、42%(光線力学的療法併用)と、大幅に改善してきているようです。
【2015/03/31 追記】グレード3同様に、他の病院の例として、東京大学医科学研究所附属病院 脳腫瘍外科のサイトに掲載されていたグリオーマ グレード4(膠芽腫)の生存率を転載します。
・2年生存率 30%以下
・5年生存率 8%以下
僕は女子医大を退院してから、ブログにグリオーマの闘病記を書き始めました。そしてブログを通じて、多くのグリオーマ患者さんと知り合うことができました。しかし残念ながら、そのうちの何人かの患者さんは、すでに亡くなられてしまいました。そうしたみなさんは全員、グレード4(膠芽腫)でした。同病の患者仲間の死は、想像以上に辛いものです。
女子医大の先生方のたゆまぬご努力で、グレード4(膠芽腫)の治療成績が徐々に向上していることは、本当にうれしいです。いずれグレード4でも高い確率で治せる日がくるのではと期待しています。きっと天国の患者さんたちも喜んでくださるのではと思います。
■グリオーマの手術件数
こうした最新設備やそれによる高い治療成績が評判を呼び、女子医大には全国からグリオーマの患者さんが集まっています。実際にグリオーマの手術件数も近年増加しているようです。
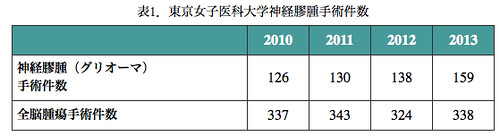
当院での神経膠腫(グリオーマ)の年間手術数は、2013年が159例であり、緩やかな増加傾向を示しています(表1)。調査が開始された2006年より連続して国内第1位の年間手術件数でした(週刊朝日臨時増刊2015.3.5号)。
特に2012年から2013年の増加が著しいです(138件→159件)。僕が手術を受けたのが2011年7月。退院してブログにグリオーマ闘病記を書き始めたのが2011年9月。
この近年の手術件数の増加には、多少はこのブログも貢献しているかもしれません(笑)。以下の記事に、以前、村垣教授からお聞きした関連するお話を掲載しています。
▼闘病記ブログは患者だけでなく医師の役にも立っていたという話|オーシャンブリッジ高山のブログ
■東京女子医科大学 脳神経外科の受診方法
最後に、実際に女子医大の脳神経外科の診察を受ける方法です。
僕の闘病記やメディアの記事等を読んだ方からたまに誤解されるのですが、女子医大の脳神経外科は、特にコネなどがなくても、誰でも普通に受診可能です。
確かに僕の場合は、たまたま幼なじみが大学病院で放射線腫瘍医をしており、さらに彼のお兄さんが女子医大で放射線腫瘍医をしているという幸運はありました。でもそうしたつながりのない一般の方でも、最初に検査を受けた病院で女子医大宛の紹介状を書いてもらえば、女子医大の外来予約センターに電話して初診の予約が可能です。
紹介状も、単に依頼すれば書いてくれるものです。別にその依頼先の医師が女子医大とつながりがなくても、全く問題ありません。
今回更新された女子医大のホームページにも下記のように記載されています。予約外の診察も可能とのことです。
6.脳腫瘍外来受診を希望される方へ
脳腫瘍の診断や治療に関するご相談は、東京女子医科大学病院の脳腫瘍専門外来を受診されてください。直接のご予約、他医療機関からのご紹介、セカンドオピニオン等どのような状況にも対応いたします。基本的には予約診療ですが、予約外の診察も可能です。当院外来予約センター(代表 03-3353-8111)の担当者とご相談ください。
担当医師
村垣善浩(むらがき よしひろ):毎週火曜日終日
丸山隆志(まるやま たかし):毎週火曜日終日
新田雅之(にった まさゆき):毎週木曜日終日
初診予約については、当ブログの下記の記事もご参照ください。
▼グリオーマ(脳腫瘍)治療のための東京女子医科大学病院の初診予約の取り方|オーシャンブリッジ高山のブログ
重ね重ね、女子医大の脳神経外科の村垣先生をはじめとする先生方の、治療成績向上に向けたご努力には、本当に頭が下がります。このように臨床・研究の現場で患者のためにがんばっておられる先生方の努力が、組織のガバナンスの問題でないがしろにされることのないように、心から願っています。



「5年生きられれば、その後再発して死にいたることはあまりない」とありましたが、グリオーマのグレード3でそんなことがありえるのでしょうか?そのような説明は、医師からは受けたことはありませんが、、、。高山さんの希望なのでしょうか?どこからの情報なのでしょうか?お教えいただければありがたいです。
グリオーマ患者家族さん、コメントありがとうございます。
単純に、記載してある5年生存率と10年生存率の比較から導き出される結論ですよ。単なる私の希望ではありません。
5年生存率が72%、10年生存率が66%と数%しか低下しないということは、5年〜10年の間に亡くなる方があまりいないということです。なお、このようにデータから判断できることではありますが、私の入院中に同様の説明を主治医から受けました。
記事にも書きましたが、女子医大ではグリオーマはグレード3以下であればかなりの確率で治癒が期待できます。それがこのデータからも読み取れるかと思います。
高山さん、最新情報のご掲載ありがとうございます。
現在手術待ちの親族の一人として、とてもありがたいです。
女子医大のホームページには、次の記述もありますね。
—
3.東京女子医科大学での治療方法
A.術中MRIを核とした情報誘導手術
初代術中MRIは2000年から2013年まで、現在2代目の術中MRI装置が稼働しており
—
14年間使用されてきた装置が、2014年から「2代目の術中MRI装置」に進化しているようで、とてもありがたい情報でした。
onebit007さん、コメントありがとうございます。
そうですね、術中MRIが進化しているというのも、患者にとっては心強いですよね。
先生方の治療成績向上に向けた努力には本当に頭が下がります。
高山様
グリオーマに完治はないと女子医大の医師から説明を受けました。たとえグレード2であっても再発する、完治はない、と。
治癒と完治という言葉の違いなのでしょうか?
いわゆるグリオーマを持ちながら、天寿をまっとうするということでしょうか?
生きていてもグリオーマ患者は高次脳機能障害などの後遺症に悩まされ、仕事を失い、経済的にも困窮している方も多いです。うちの場合もそうです。放射線の後遺症も医師の説明よりもずっと重いものでした。数字上ただ生存しているのと、本人も周りも幸せで「健康に」生きているのとは違いますね、、、。せっかく高山さんが意欲的に書いてらっしゃるのに申し訳ありません。光も影もあるような気がいたしました。
グリオーマ患者家族さん、コメントありがとうございます。
少なくとも女子医大の生存率のデータ上は、グレード3以下の場合、5年間再発がなければ、その後再発する可能性は非常に低い、つまり治癒(完治)に至る可能性は非常に高い、と言えるかと思います。5年生存率と10年生存率の差の小ささですね。
もちろん、5年再発しなくても、10年再発しなくても、その後の再発の可能性がゼロになるわけではありません。5年は生きたけれども10年は生きられなかった方もいらっしゃるわけで、それが5年生存率と10年生存率の(小さな)差に表れています。
もし再発の可能性がゼロになることを「完治」「治癒」というのであれば、グレード2以上のグリオーマに「完治」も「治癒」もないのかもしれませんね。
逆に、「グレード2以上であれば(必ず)再発する」というのは極論のような気がします。女子医大のどちらの先生がおっしゃったのか分かりませんが、少なくとも私は村垣先生からも丸山先生からもそのような説明は受けていません。ただ、「グリオーマは長く付き合っていく病気です。でももし再発してもまた手術をして叩きましょう」とは言われています。
本文中にも書きましたが、少なくとも生存率のデータを見る限りにおいては、グレード3以下の場合は、長期生存が十分に期待できる値になっていると思います。その点から、私自身は現時点で基本的に再発の心配はしていません。もちろん前述の通り、再発の可能性がゼロだとは考えていませんが、現実的に判断して、再発の可能性はそれほど高くないだろうと考えています。
また、グリオーマ患者家族さんが指摘されている高次脳機能障害の問題については、生存率の議論とは別の議論として存在すると認識しています。私自身、手術の後遺症で、視野左下4分の1に視覚障害が残っています。ただそれについては術前に十分医師と議論し納得した上でのことですので、全く気にしていません(人混みを歩くときに人にぶつかるのが困る程度です)。
また私の周囲の患者さんでも、女子医大でのグリオーマ摘出手術後に、普通に仕事に復帰されている方が何人もいらっしゃいます。グレード2や3の方たちです。
ただ、高次脳機能障害等の後遺症は、本当に患者さんそれぞれで度合いが大きく違ってくるかと思います。ご指摘の通り、仕事に復帰されるのが難しくなってしまう方もいらっしゃるかと思います。その意味で、単に生存率だけではなく、治療後の生活の質、つまりQOLを高めていくことも今後のグリオーマ治療の課題かと思っています。
その問題も認識してはいますが、今回の記事では「生存率」を取り上げさせていただきました。自分自身、2回のがんが見つかった時には、まずは生存率のことが非常に気になりましたし、まずは生命あってのことと考えているからです。
このテーマに関連する私のブログ記事のリンクをいくつかご紹介いたします。
手術の方針を決断(経緯9)
https://www.oceanbridge.jp/taka/2011/11/9_3.html
脳腫瘍摘出手術後の視覚障害の実際(視野障害・半側空間無視)
https://www.oceanbridge.jp/taka/2012/02/post_619.html
日常に潜む他者への何気ない甘え/視覚障害に思う
https://www.oceanbridge.jp/taka/2014/12/post_747.html
白血病・悪性リンパ腫闘病記(4):生検の結果はB細胞性リンパ芽球性リンパ腫/5年生存率40%にショック
https://www.oceanbridge.jp/taka/2014/01/b540.html
高山様、丁寧な説明をありがとうございます。
完治や治癒は、再発がないことだと私は理解していますが、、、。
死やら生存やら、それは癌患者に限ったことではありません。明日はどうなるかわからないのが人間ですから、今日という一日を充実して生きられれば良いことですね。
しかし、、、生存率を上げるということは、生存率と高次脳機能障害などの後遺症を天秤にかけて、生存率を取るということですよね?生きていても、後遺症で悩み苦しむ患者もいるのですから、今後とも術前の医師の説明を詳しくお願いしたいですね。私どもは、慌てていたものですから、後遺症について確認がおろそかでした。後悔していることもあります。ざっくばらんに言えば、仕事が出来ずただ生きていることが辛いということです。これは、自分たちの医師への確認不足でした。後遺症を全く気にしていない高山さんは、素晴らしいと思います。(生存を取ったのですね?)
高山様
高山様を女子医大関係者と思って質問しているわけではないのですが、、、生存率と高次脳機能障害は別の議論とは思いますが、、、ひょっとしたら、生存率を上げるためには、高次脳機能障害や後遺症は犠牲にするということはないのか、と心配にもなりまして、、、。女子医大の生存率が高いことを素直に喜んでいいのかと思った次第です。もちろん個々の患者であまり上手くいかなかったケースや高山様のように上手くいっているケースやいろいろあるのですが。
グリオーマ患者家族さん、ご返事ありがとうございます。
グリオーマについては、再発が100%ないということは、どんな状況であっても、また誰にも言い切れないと思います。ただ、現実的に再発の可能性が非常に低いとデータ上判断することはできます。グレード3以下であれば5年再発がなければその後の再発の可能性は非常に低いということですね。ただ再発の可能性はゼロにはなりません。
そのデータに基づく現実的な判断を拠り所とするか、再発の可能性はゼロではないということを拠り所とするか、どちらを取るかの違いですね。私は前者の立場で病気を捉えていますし、その方が再発リスクも下がるのではと思っています。病は気から、ですね。
ご指摘の生存と後遺症の天秤は、まさにその通りです。私は何としても二十歳になった娘の姿をこの目で見るために、後遺症が残ってもいいから娘が二十歳になるまで生き延びられるようにしてください、と主治医にお願いしました。その点は家族も交えてじっくり主治医と話し合いましたので、手術の結果には、視覚障害を含めて満足しています。
視覚障害の現実的な影響として、車や自転車に乗れなくなったので、退院後両方とも手放しました。でも、どちらも病気になる前からほとんど乗っていなかったので、逆に物を減らす判断がついてよかったと思っています。
退院後の今も後遺症で仕事ができない状況とのこと、お辛いこととお察しします。少しでも障害が軽減し、日常生活で幸せを感じられるようになることを願っております。
グリオーマ患者家族さん、
私は女子医大関係者ではありません(笑)単なる一患者ですね。
さすがに、病院としての生存率を上げるために後遺症を犠牲にするということはあり得ないと思います。その点は、私のケースのように、後遺症を受け入れても生命の長さを優先するか、それとも生命が短くなってもQOLを重視するか、個々の患者さんごとのケースで医師と患者の間で個別に議論、合意されるべきことかと思います。その議論と合意の納得性の高さが恐らく患者さんごとに異なってしまうのだと思います。
ただ、現実的に医療の現場では、前述のように命かQOLかどちらかを選ばざるを得ない状況になったときに、QOLを選ぶ患者さんがどれくらいいるのか、という問題はあると思います。それが、医師を生命の長さを重視した治療に傾かせるバイアスとなっているかもしれません。これは私には分かりません。
いずれにせよ、これは手術の方針に関する説明と議論の納得性の問題ではないかと認識しています。
あるシンポジウムで術中MRIの問題点として
eloquent areaに存在するグリオーマを全摘できないこと
腫瘍の全摘率は上昇したが、生命予後が変わらないこと
術中MRI導入後、原発病巣の局所コントロールは良好にもかかわらず髄液播種を呈する所見が散見されること
ある医師からこのような内容が発表されました。
手術環境も多様化し、腫瘍細胞が散らないよう細心の注意をはらうことが難しくなっているのでしょうか… 光のみでなく影の部分もきちんと提示されてこそ患者にとっての未来につながると思うのです。
「経験の少ない脳外科医でもベテランと同じレベルの手術が行える」ということですが、すでに全国17施設で導入されていますが他ではあまり生存率が伸びていません。
可視化できることと、可能な限り後遺症なくとること、医師の患者の命や後遺症に対する向き合い方など、もっと奥が深い問題なのかもしれませんね。
有用な面がある一方で、手術の進め方によっては重い後遺症を負ってしまう難しい病巣もあります。
様々な免疫やワクチン等も、患者さんやご家族が綴るブログ等の生の声が一番正直なデータかもしれません。皆さん命がけで誰かのためにと綴ってくださっています。
ブログと言えば、女子医大では初発でも再燃でもどんな腫瘍でも美濃加茂での自費PETは有名ですが、膠芽腫の再手術で美濃加茂までというのはブログを見ていて辛いです。
以前、高山さんが理由については取り上げていましたが、せめて手足に麻痺のある患者さんだけでも大学病院で出来るといいですね….
「岐阜の検査は何度もやりましたが、もういいです」という言葉がありました。奥さまが付き添っての新幹線や宿泊費も結構たいへんだと思います。
患者家族さん、
そのシンポジウムでの発表内容や関連論文を目にしていないのでなんとも言えないのですが、逆に最近女子医大のチームから、腫瘍摘出率と生存率に有意な関連があるという論文が発表され、国際的な学術誌に掲載されたようです。
また、グリオーマの生存率の全国平均も上がっていると聞いています。その中にはもちろん、症例数が一番多い女子医大も含まれますが、術中MRIの普及に伴い他の施設の治療成績も向上しているようです。
先日私が書いた澤村医師に関する記事に関してFacebookである著名なブロガーの方とも議論したのですが、論文にしても学会発表にしても、結局どうロジックやデータを準備しても研究者のバイアスや読む側/聞く側のバイアスは否めません。結局患者としては、どの病院を、どの治療法を信じるかという話になってくると考えています。
当然どの治療法にもポジティブな面もネガティブな面も両面ある可能性があります。術中MRIそのものについてのネガティブな面は知りませんが、手術自体については生存期間と合併症のトレードオフはあります。そこをいかに術前に納得できるか、患者自身で選択できるかが、患者にとって、そして患者の命を預かる医師にとって、大切なのではと考えています。
私たちは、重い後遺症が残るなら手術や放射線はしたくないと言ったら、医師から「腕の一本、脚の一本差し出したって、手術しなきゃいけないんだよ。」と激しく言われました。
それは、あなた(医師)の死生観、価値観であって、命の使い方は私たちが決めることだ、とは言えませんでした。私たちの意見を聞いてくださらなかったこと、くわしく議論、説明してくださらなかったことに怒りを覚えましたが、頭を下げました。そして頭を下げたことに対しても、「そんなアクションはやめてください」と冷たく言われました。医師とのかみ合わない話し合い。辛かったです。
高山さんは、友人のお兄様がいらしたことで、優遇されていることはまちがいないです。本当に良かったですね。
患者の家族さん、
私が優遇されているということは全くありません。私がブログを通じて知り合った、女子医大で手術を受けられた患者さんは、みなさん先生方と良い関係を築かれています。実際に今日の外来診察でもも何人かそうした患者さんとお会いしました。
ただ、全ての患者さんがそのように医師と信頼関係を築けるわけではないとも思います。患者の家族さんのようなケースもあり得ると思います。私としてはそんな患者の家族さんにどういうお言葉をかけたらよいのか分かりません。
ただ、私が患者として優遇されていたわけではないことは明記させていただきます。
ご主人が少しでも後遺症から回復してよりよい生活を送れる日が来ることを願っております。
高山さん、あたたかいお言葉をありがとうございます。
高山さんが医師と強い信頼関係を結べたのは、高山さんの優しいお人柄もあるのでしょうね。
どんな体であっても、一日一日を充実させて生きてまいりましょう。